Pēc pieauguša cilvēka dzirde pakāpeniski pasliktinās. Ar ik pēc 10 gadiem dzirdes zuduma biežums gandrīz divkāršojas, un divām trešdaļām pieaugušo vecumā ≥ 60 gadi cieš no kāda veida klīniski nozīmīga dzirdes zuduma. Pastāv korelācija starp dzirdes zudumu un komunikācijas traucējumiem, kognitīvo spēju pasliktināšanos, demenci, paaugstinātām medicīnas izmaksām un citiem nelabvēlīgiem veselības rezultātiem.
Ikviens cilvēks savas dzīves laikā pakāpeniski piedzīvos ar vecumu saistītu dzirdes zudumu. Cilvēka dzirdes spējas ir atkarīgas no tā, vai iekšējā auss (gliemežnīca) spēj precīzi kodēt skaņu neironu signālos (ko pēc tam smadzeņu garoza apstrādā un dekodē jēgā). Jebkuras patoloģiskas izmaiņas ceļā no auss uz smadzenēm var negatīvi ietekmēt dzirdi, bet ar vecumu saistīts dzirdes zudums, kas skar gliemežnīcu, ir visizplatītākais iemesls.
Ar vecumu saistīta dzirdes zuduma raksturīga iezīme ir pakāpeniska iekšējās auss dzirdes šūnu, kas ir atbildīgas par skaņas kodēšanu neironu signālos, zudums. Atšķirībā no citām ķermeņa šūnām, iekšējās auss dzirdes šūnas nespēj atjaunoties. Dažādu etioloģiju kumulatīvās ietekmes rezultātā šīs šūnas pakāpeniski izzudīs visa cilvēka dzīves laikā. Svarīgākie ar vecumu saistītā dzirdes zuduma riska faktori ir vecāks vecums, gaišāka ādas krāsa (kas liecina par kohleāro pigmentāciju, jo melanīnam ir aizsargājoša iedarbība uz kohleāro), vīrišķība un trokšņa iedarbība. Citi riska faktori ir sirds un asinsvadu slimību riska faktori, piemēram, diabēts, smēķēšana un hipertensija, kas var izraisīt kohleāro asinsvadu mikrovaskulārus bojājumus.
Cilvēka dzirde pakāpeniski pasliktinās, sasniedzot pieauguša cilvēka vecumu, īpaši attiecībā uz augstfrekvences skaņu dzirdēšanu. Klīniski nozīmīga dzirdes zuduma biežums palielinās līdz ar vecumu, un ik pēc 10 gadiem dzirdes zuduma biežums gandrīz divkāršojas. Tādēļ divām trešdaļām pieaugušo vecumā ≥ 60 gadi cieš no kāda veida klīniski nozīmīga dzirdes zuduma.
Epidemioloģiskie pētījumi ir parādījuši korelāciju starp dzirdes zudumu un komunikācijas barjerām, kognitīvo spēju pasliktināšanos, demenci, paaugstinātām medicīnas izmaksām un citiem nelabvēlīgiem veselības rezultātiem. Pēdējās desmitgades laikā pētījumi ir īpaši koncentrējušies uz dzirdes zuduma ietekmi uz kognitīvo spēju pasliktināšanos un demenci, un, pamatojoties uz šiem pierādījumiem, Lancet komisija par demenci 2020. gadā secināja, ka dzirdes zudums pusmūža un vecumdienās ir lielākais potenciāli modificējamais demences attīstības riska faktors, kas veido 8% no visiem demences gadījumiem. Tiek pieņemts, ka galvenais mehānisms, ar kuru dzirdes zudums palielina kognitīvo spēju pasliktināšanos un demences risku, ir dzirdes zuduma un nepietiekamas dzirdes kodēšanas negatīvā ietekme uz kognitīvo slodzi, smadzeņu atrofiju un sociālo izolāciju.
Ar vecumu saistīts dzirdes zudums laika gaitā pakāpeniski un nemanāmi izpaudīsies abās ausīs, bez skaidriem izraisītājfaktoriem. Tas ietekmēs skaņas dzirdamību un skaidrību, kā arī cilvēku ikdienas komunikācijas pieredzi. Cilvēki ar vieglu dzirdes zudumu bieži vien neapzinās, ka viņu dzirde pasliktinās, un tā vietā uzskata, ka dzirdes grūtības izraisa ārēji faktori, piemēram, neskaidra runa un fona troksnis. Cilvēki ar smagu dzirdes zudumu pakāpeniski pamanīs runas skaidrības problēmas pat klusā vidē, savukārt, runājot trokšņainā vidē, viņi jutīsies noguruši, jo vājinātu runas signālu apstrādei ir nepieciešams vairāk kognitīvo pūļu. Parasti ģimenes locekļi vislabāk izprot pacienta dzirdes grūtības.
Izvērtējot pacienta dzirdes problēmas, ir svarīgi saprast, ka cilvēka dzirdes uztvere ir atkarīga no četriem faktoriem: ienākošās skaņas kvalitātes (piemēram, runas signālu vājināšanās telpās ar fona troksni vai atbalsīm), skaņas pārraides mehāniskā procesa caur vidusausi uz auss gliemežnīcu (t. i., vadošās dzirdes), skaņas signālu pārveidošanas neironu elektriskos signālos un to pārraidīšanas uz smadzenēm (t. i., sensorineirālās dzirdes), un smadzeņu garozas neironu signālu dekodēšanas nozīmes veidā (t. i., centrālā dzirdes apstrāde). Kad pacientam atklājas dzirdes problēmas, cēlonis var būt jebkura no iepriekš minētajām četrām daļām, un daudzos gadījumos jau ir skarta vairāk nekā viena daļa, pirms dzirdes problēma kļūst redzama.
Sākotnējās klīniskās izvērtēšanas mērķis ir novērtēt, vai pacientam ir viegli ārstējams vadītspējīgs dzirdes zudums vai citas dzirdes zuduma formas, kurām var būt nepieciešama papildu otolaringologa izmeklēšana. Vadītspējīgs dzirdes zudums, ko var ārstēt ģimenes ārsti, ir vidusauss iekaisums un ausu auss dzirdes embolija, ko var noteikt, pamatojoties uz slimības vēsturi (piemēram, akūta sākšanās, ko pavada ausu sāpes, un pilnuma sajūta ausī, ko pavada augšējo elpceļu infekcija) vai otoskopijas izmeklējumu (piemēram, pilnīga ausu auss dzirdes embolija auss kanālā). Papildu dzirdes zuduma simptomi un pazīmes, kurām nepieciešama papildu izmeklēšana vai otolaringologa konsultācija, ir izdalījumi no auss, patoloģiska otoskopija, pastāvīgs troksnis ausīs, reibonis, dzirdes svārstības vai asimetrija vai pēkšņs dzirdes zudums bez vadītspējīgiem cēloņiem (piemēram, vidusauss izsvīdums).
Pēkšņs sensorineirāls dzirdes zudums ir viens no nedaudzajiem dzirdes zudumiem, kam nepieciešama steidzama otolaringologa izvērtēšana (vēlams 3 dienu laikā pēc saslimšanas sākuma), jo agrīna diagnostika un glikokortikoīdu intervences lietošana var uzlabot dzirdes atveseļošanās iespējas. Pēkšņs sensorineirāls dzirdes zudums ir relatīvi reti sastopams, ar gada biežumu 1/10 000, visbiežāk pieaugušajiem vecumā no 40 gadiem. Salīdzinot ar vienpusēju dzirdes zudumu, ko izraisa vadītspējas iemesli, pacienti ar pēkšņu sensorineirālu dzirdes zudumu parasti ziņo par akūtu, nesāpīgu dzirdes zudumu vienā ausī, kā rezultātā gandrīz pilnībā nav iespējams dzirdēt vai saprast citu cilvēku runāšanu.
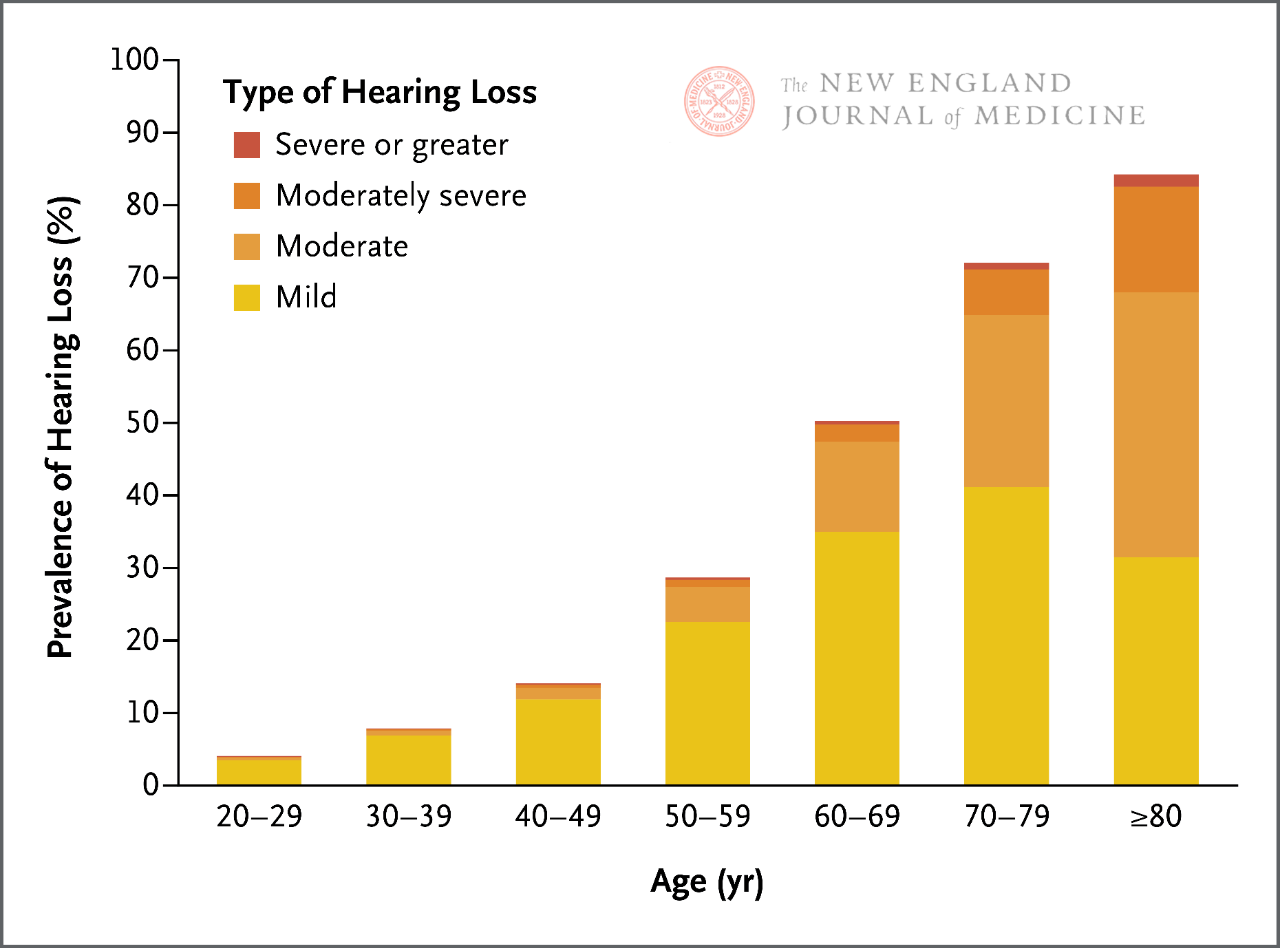
Pašlaik ir vairākas dzirdes zuduma skrīninga metodes, tostarp čukstēšanas testi un pirkstu griešanās testi. Tomēr šo testēšanas metožu jutīgums un specifiskums ievērojami atšķiras, un to efektivitāte var būt ierobežota, pamatojoties uz ar vecumu saistīta dzirdes zuduma iespējamību pacientiem. Īpaši svarīgi atzīmēt, ka, dzirdei pakāpeniski samazinoties cilvēka dzīves laikā (1. attēls), neatkarīgi no skrīninga rezultātiem, pamatojoties uz pacienta vecumu, simptomiem, kas liecina par dzirdes zudumu, un citu klīnisku iemeslu neesamību, var secināt, ka pacientam ir noteikta pakāpe ar vecumu saistīts dzirdes zudums.
Apstipriniet un novērtējiet dzirdes zudumu un nosūtiet pacientu pie audiologa. Dzirdes novērtēšanas procesa laikā ārsts skaņas izolācijas telpā izmanto kalibrētu audiometru, lai pārbaudītu pacienta dzirdi. Novērtējiet minimālo skaņas intensitāti (t. i., dzirdes slieksni), ko pacients var droši uztvert decibelos 125–8000 Hz diapazonā. Zems dzirdes slieksnis norāda uz labu dzirdi. Bērniem un jauniešiem dzirdes slieksnis visām frekvencēm ir tuvu 0 dB, bet, pieaugot vecumam, dzirde pakāpeniski samazinās un dzirdes slieksnis pakāpeniski palielinās, īpaši augstfrekvences skaņām. Pasaules Veselības organizācija klasificē dzirdi, pamatojoties uz cilvēka vidējo dzirdes slieksni vissvarīgākajās runas skaņas frekvencēs (500, 1000, 2000 un 4000 Hz), kas pazīstams kā četru frekvenču tīrā toņa vidējais rādītājs [PTA4]. Ārsti vai pacienti var izprast pacienta dzirdes līmeņa ietekmi uz funkciju un atbilstošas ārstēšanas stratēģijas, pamatojoties uz PTA4. Citi dzirdes pārbaužu laikā veiktie testi, piemēram, kaulu vadītspējas dzirdes testi un valodas izpratnes testi, var arī palīdzēt noteikt, vai dzirdes zuduma cēlonis var būt vadītspējas dzirdes zudums vai centrālās dzirdes apstrādes dzirdes zudums, un sniegt norādījumus par atbilstošiem dzirdes rehabilitācijas plāniem.
Galvenais klīniskais pamats ar vecumu saistīta dzirdes zuduma ārstēšanai ir uzlabot runas un citu skaņu (piemēram, mūzikas un skaņas signālu) pieejamību dzirdes vidē, lai veicinātu efektīvu komunikāciju, dalību ikdienas aktivitātēs un drošību. Pašlaik nav pieejamas atjaunojošas terapijas ar vecumu saistītam dzirdes zudumam. Šīs slimības ārstēšana galvenokārt koncentrējas uz dzirdes aizsardzību, komunikācijas stratēģiju pieņemšanu, lai optimizētu ienākošo dzirdes signālu kvalitāti (izņemot konkurējošu fona troksni), un dzirdes aparātu, kohleāro implantu un citu dzirdes tehnoloģiju izmantošanu. Dzirdes aparātu vai kohleāro implantu lietošanas līmenis pacientu vidū (noteikts pēc dzirdes) joprojām ir ļoti zems.
Dzirdes aizsardzības stratēģiju mērķis ir samazināt trokšņa iedarbību, turoties tālāk no skaņas avota vai samazinot skaņas avota skaļumu, kā arī nepieciešamības gadījumā izmantojot dzirdes aizsardzības līdzekļus (piemēram, ausu aizbāžņus). Komunikācijas stratēģijas ietver cilvēku mudināšanu sarunāties aci pret aci, turot viņus rokas stiepiena attālumā viens no otra sarunu laikā un samazinot fona troksni. Sazinoties aci pret aci, klausītājs var uztvert skaidrākus dzirdes signālus, kā arī redzēt runātāja sejas izteiksmes un lūpu kustības, kas palīdz centrālajai nervu sistēmai atšifrēt runas signālus.
Dzirdes aparāti joprojām ir galvenā intervences metode ar vecumu saistīta dzirdes zuduma ārstēšanā. Dzirdes aparāti var pastiprināt skaņu, un modernāki dzirdes aparāti var arī uzlabot vēlamās mērķa skaņas signāla un trokšņa attiecību, izmantojot virziena mikrofonus un digitālo signālu apstrādi, kas ir ļoti svarīgi, lai uzlabotu komunikāciju trokšņainā vidē.
Bezrecepšu dzirdes aparāti ir piemēroti pieaugušajiem ar vieglu vai vidēji smagu dzirdes zudumu. PTA4 vērtība parasti ir mazāka par 60 dB, un šī iedzīvotāju grupa veido 90–95% no visiem dzirdes zuduma pacientiem. Salīdzinot ar to, recepšu dzirdes aparātiem ir augstāks skaņas izejas līmenis, un tie ir piemēroti pieaugušajiem ar smagāku dzirdes zudumu, taču tos var iegādāties tikai pie dzirdes speciālistiem. Kad tirgus būs nobriedis, paredzams, ka bezrecepšu dzirdes aparātu izmaksas būs salīdzināmas ar augstas kvalitātes bezvadu ausu aizbāžņiem. Tā kā dzirdes aparātu veiktspēja kļūst par ierastu bezvadu austiņu funkciju, bezrecepšu dzirdes aparāti galu galā, iespējams, neatšķirsies no bezvadu austiņām.
Ja dzirdes zudums ir smags (PTA4 vērtība parasti ≥ 60 dB) un pēc dzirdes aparātu lietošanas joprojām ir grūti saprast citus, var tikt pieļauta kohleāro implantu operācija. Kohleārie implanti ir neironu protēzes ierīces, kas kodē skaņu un tieši stimulē kohleāros nervus. Tos implantē otolaringologs ambulatorās operācijas laikā, kas ilgst apmēram 2 stundas. Pēc implantācijas pacientiem nepieciešami 6–12 mēneši, lai pielāgotos dzirdei, kas panākta ar kohleārajiem implantiem, un uztvertu neironu elektrisko stimulāciju kā jēgpilnu valodu un skaņu.
Publicēšanas laiks: 2024. gada 25. maijs